HPV病毒是宫颈癌病因
医学证明:人乳头病毒(HPV)高危型的持续感染是引起宫颈癌的直接原因。这也是目前唯——个被发现的致癌病毒,其发现者也获得了2008年的诺贝尔医学奖。
HPV是一组嗜上皮细胞的DNA病毒的总称,有100多种型,根据其危险程度分为高危型HPV(引发宫颈癌、外阴癌、阴道癌等)与低危型HPV。从感染HPV病毒到滨变成宫颈癌前病变再发展到宫颈癌,是—个漫长的过程,大约需要8-10年的时间,因此,早期筛查、早期发现\早期治疗,成为公认的防治宫颈癌的“金标准”。
宫颈癌高危人群
◆性行为:过早开始性生活,多个性伴侣;
◆月经及分娩因素:经期卫生不良,经期延长、早婚、早育、多产等;
◆性传播疾病导致的宫颈炎症对宫颈的长期刺激;
◆吸烟:摄入尼古丁降低机体的免疫力,影响对HPV感染的清除,导致宫颈癌特别是鳞癌的风险增加;
◆HIV/HPV感染;
◆卫生条件差或性保健知识缺乏的妇女。
TCT+HPV检查
据调查显示:50%的宫颈癌患者从未做过宫颈细胞学检查,10%的患者在诊断宫颈癌之前的5年内没做过宫颈癌筛查。殊不知宫颈癌作为一个可以预防和治愈的疾病,宫颈癌的筛查和预防有着重要的意义。目前,世界上公认最先进及准确的宫颈癌筛查方法为TCT+HPV,是宫颈健康的“护身符”。
TCT液基薄层细胞学检测
◆技术特点:采集宫颈细胞进行细胞学检测,在显微镜下观测宫颈细胞是否存在形态异常,因为宫颈癌变最早是从宫颈细胞的异变开始的。
◆技术优势:对宫颈癌细胞的检出率高,对癌前病变的检出率也比传统巴氏涂片提高了23.3%。是目前国际上较先进的一种宫颈癌细胞学检查技术。
TCT液基薄层细胞学检测可以做为单独的宫颈癌筛查项目。如果TCT显示有问题,可进一步做阴道镜或病理诊断;
人乳头瘤病毒(HPV)基因检测
◆技术特点:采集宫颈细胞进行DNA检测,看是否存在HPV病毒并对HPV进行分类分型,如导致宫颈癌风险的高危型HPV病毒。
◆技术优势:HPV病毒基因高危型检测能根据HPV的分型来预测宫颈癌发生的风险指数,提高CINⅢ检出的敏感性,筛查出宫颈癌的高危人群(如HPV是否是16或18型),并做进一步的诊查,让宫颈癌无处遁形。
HPV检测不能单独被用于宫颈癌筛查,因为它只能检测高危型HPV病毒,不能明确评价宫颈病变。因此常常需要结合TCT液基薄层细胞学检测进行宫颈癌筛查,这也是目前最实用的宫颈癌筛查手段。
电子阴道镜检查
◆技术特点:在电子阴道镜高倍放大40倍下,观察宫颈外形、颜色及血管等微小病变,迅速鉴别宫颈良、恶性病变。
◆技术优势:早期宫颈癌的诊断准确率可达到98%左右,对宫颈癌及癌前病变的早期发现、早期诊断具有重要价值。
◆检查指征:
1.TCT液基薄层细胞学检测有异常或伴有高危型HPV检测阳性。
2.高危型HPV检测阳性。
3.临床可疑病史或体征,如接触性出血、异常排液、宫颈外观异常如慢性宫颈炎、宫颈假性糜烂(宫颈柱状上皮异位或不对称糜烂)、息肉、白斑、湿疣或可疑癌等。
4.下生殖道湿疣。
5.CIN和宫颈癌治疗后随诊。
病理组织学活检
◆技术特点:对宫颈病理组织进行活检。
◆技术优势:TCT液基薄层细胞学检测和电子阴道镜检查都只是一种诊断性检查,不能作为宫颈病变确诊和治疗的依据,最后必须依赖组织病理学检查确诊。目前医学上所有肿瘤的最终确诊均需要通过病理活检。
HPV病毒是宫颈癌病因
医学证明:人乳头病毒(HPV)高危型的持续感染是引起宫颈癌的直接原因。这也是目前唯——个被发现的致癌病毒,其发现者也获得了2008年的诺贝尔医学奖。
HPV是一组嗜上皮细胞的DNA病毒的总称,有100多种型,根据其危险程度分为高危型HPV(引发宫颈癌、外阴癌、阴道癌等)与低危型HPV。从感染HPV病毒到滨变成宫颈癌前病变再发展到宫颈癌,是—个漫长的过程,大约需要8-10年的时间,因此,早期筛查、早期发现\早期治疗,成为公认的防治宫颈癌的“金标准”。
宫颈癌筛查应从何时开始?
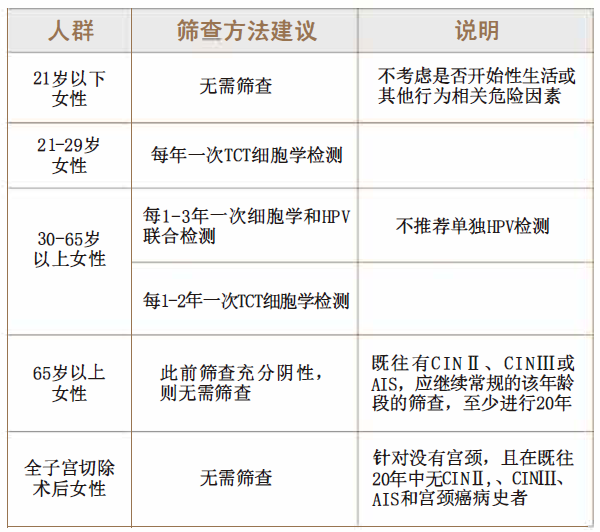
医生建议
宫颈癌作为可以早期检查发现和治愈的妇科恶性肿瘤,及时、规范的筛查非常重要,其中TCT液基薄层细胞学检测+(HPV)人乳头瘤病毒基因检测成为最常使用和有效的筛查手段。值得提醒的是:宫颈癌的患病高峰年龄为40—60岁左右,但近年来临床发现其发病年龄呈年轻化趋势,其中不乏19岁左右的少女。因此,从某种意义上说,有过性生活的女性,最好一年做一次宫颈癌筛查,呵护宫颈健康。
来源:2021年8月3.0版JK-003(FK)





















